Мы не раз говорили о том, что застойная пневмония или, как принято говорить в народе, воспаление легких может считаться наиболее частым и достаточно опасным осложнением, возникающим после инсульта.
Согласно мнению разных авторов медицинской литературы, застойная или гипостатическая пневмония может сопровождать от 35-ти% до 50-ти% всех случаев развития апоплексии. Более того, приблизительно у 15-ти% пациентов, пострадавших после инсульта это осложнение является главной причиной летальности.
К главным факторам риска возникновения данного опасного осложнения первичной апоплексии медики относят:
- Глубоко пожилой или даже старческий возраст пациентов, когда пострадавшие от мозгового удара переступили 65-летний рубеж.
- Избыточный вес пациента.
- Имеющиеся в анамнезе хронические формы легочных или сердечных заболеваний.
- Развитие во время инсульт-патологии слишком резкого угнетения сознания (речь идет о состояниях, когда показатели по шкале коматозного состояния Глазко оказываются ниже девяти баллов).
- Слишком длительно проводимая искусственная вентиляция легких, обычно более недели.
- Чрезмерно длительная госпитализация, с нахождением в статическом положении и при адинамии.
- Длительный прием определенных препаратов (скажем, таких как Н2 блокаторы).
Почему возникает воспаление легких у постинсультных больных?
Основные патофизиологические причины, по которым может развиться пневмония у пациентов, находящихся на стационарном лечении после инсульта, заключаются в:
- Длительном угнетении сознания пациента.
- Центральных нарушениях дыхательной функции.
- Тех или иных гиподинамических изменениях физиологически нормального кровотока, идущего по малому кругу кровообращения, который и ответственен за кровоснабжение легких.
Важно понимать, что после инсульта у пострадавших наблюдается массивное поражение тех или иных участков головного мозга, что в итоге, обуславливает различной степени повреждения механизмов полноценной само регуляции, а также самозащиты человеческого организма.
Как результат, у таких пациентов может нарушаться дренажная функция легочной системы, может снижаться или полностью отсутствовать кашлевой рефлекс (позволяющий избавиться от мокроты), деформироваться здоровая микрофлора, которая попросту замещается высоковирулентными штаммами той или иной внутрибольничной инфекции. Естественно, что все это может способствовать довольно быстрому развитию и прогрессу болезни.
Кроме того, длительно проводимая искусственная вентиляция легких, необходимая при реанимационных мероприятиях аспирация, также могут являться непосредственными причинами, по которым в дыхательные пути имеет возможность проникать патогенная флора, из-за роста которой и развивается пневмония.
Чаще всего нейротрофическая пневмония имеет возможность развиться в острейшем периоде после тяжелой формы инсульта, когда происходит патологическое воздействие очага непосредственно на гипоталамус либо ствол головного мозга. Прогноз течения недуга, в таком случае, оказывается наименее благоприятным.
Далее, в остром периоде, после первичных проявлений инсульта, воспаление легких возникает практически у 25% всех больных, со средней степенью тяжести апоплексии и практически у 85% пациентов с тяжелой степенью мозгового удара. Так называемая вторая волна воспалений легких обычно приходится на третью или максимум пятую неделю восстановительного периода (это поздняя форма легочной патологии).
Как мы уже отметили, медики выделяют две формы воспалений легких у пациентов после инсульта, это:
- Ранние.
- И соответственно поздние пневмонии, которые изначально отличаются своим механизмом развития.
Так, в патогенезе раннего воспаления легких лежат нарушения регуляции всей центральной нервной системы, причем от того, где именно локализуется очаг ишемии или кровоизлияния зависит скорость развития легочных осложнений.
А, вот, на более поздних сроках развитие воспаления легких бывает обусловлено патологическими воспалительными изменениями непосредственно в легких, которые провоцируются гипостатическими процессами.
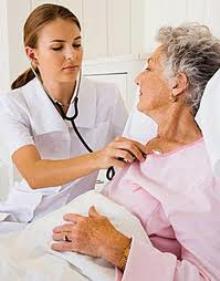
Врачи отмечают, что застойная пневмония является серьезным осложнением инсульта, особенно у пациентов с ограниченной подвижностью. При инсульте нарушается не только кровообращение, но и функция дыхательной системы, что может привести к застою жидкости в легких. Это создает благоприятные условия для развития инфекции. Специалисты подчеркивают важность ранней диагностики и профилактики данного осложнения. Регулярные дыхательные упражнения, изменение положения тела и активная реабилитация могут значительно снизить риск возникновения застойной пневмонии. Врачи также рекомендуют внимательное наблюдение за состоянием пациентов в послеинсультный период, чтобы своевременно выявить и устранить возможные проблемы с дыханием.
Застойная пневмония, как осложнение инсульта, вызывает множество обсуждений среди медицинских специалистов и пациентов. Многие отмечают, что это состояние часто возникает из-за ограниченной подвижности больного, что приводит к застою жидкости в легких. Врачи подчеркивают важность профилактических мер, таких как регулярные переводы пациента и дыхательная гимнастика, чтобы минимизировать риск развития пневмонии.
Семьи пациентов также выражают беспокойство по поводу этого осложнения, так как оно может значительно ухудшить общее состояние и увеличить время реабилитации. Некоторые пациенты делятся личным опытом, рассказывая о том, как своевременное вмешательство и внимание медицинского персонала помогли избежать серьезных последствий. В целом, проблема застойной пневмонии после инсульта остается актуальной и требует комплексного подхода к лечению и профилактике.

Симптоматика и лечение постинсультной пневмонии
К сожалению, сегодня, диагностика воспалений легких возникающих после инсульта остается огромной неразрешенной проблемой. Зачастую, несвоевременное диагностирование легочной проблемы способствует развитию целого ряда осложнений, способных привести к летальному исходу.
Клиническая картина ранней постинсультной пневмонии неспецифична и часто может быть завуалирована проявлениями первичной патологии:
- Умеренным повышением температуры тела.
- Нарушениями дыхания – той же одышкой, патологическим дыханием Чейн-Стокса или Куссмауля.
- Отсутствием кашля из-за нарушений кашлевого рефлекса и пр.
При этом позднее воспаление легких диагностировать значительно проще. Основными клиническими и лабораторными показателями развития постинсультного воспаления легких могут считаться:
- Развитие лихорадки с показателями температуры тела выше 38°С.
- Ярко выраженный лейкоцитоз.
- Наличие гнойного отделяемого из трахеи (мокроты).
- Очаговые патологические изменения легких на рентгенологических снимках и пр.
При данной патологии лечебные мероприятия всегда сводятся к максимально быстрому купированию гипоксии, к предотвращению отека легких, к подавлению возбудителя инфекции. Как правило, помимо препаратов для лечения основного заболевания, назначаются антибиотики, причем в довольно больших дозах, может требоваться оксигенотерапия, назначение диуретиков, кардиотонических и отхаркивающих (муколитических) средств.
Иногда, таким пациентам могут назначать различные методики ЛФК, массажа или физиотерапии. Важно понимать, что в некоторых случаях через двое или трое суток лечения, может потребоваться коррекция выбора антибиотика в зависимости от:
- Выявленных в ходе исследований возбудителей.
- Реальной чувствительности конкретного штамма к выбираемым химиопрепаратам.
- Полученной реакции организма.
Вопрос-ответ

Почему пневмония является осложнением инсульта?
В связи с нарушением жевания, слюноотделения, глотания и гигиены полости рта пациенты с острым инсультом особенно уязвимы к нарушению микробной экологии полости рта. Наличие патогенных бактерий в полости рта у пациентов, перенесших инсульт, ассоциируется с неблагоприятным прогнозом, что приводит к аспирационной пневмонии.
Чем опасна застойная пневмония?
К числу вторичных пневмоний относится застойная (гипостатическая) пневмония. Опасность застойной пневмонии состоит в том, что она развивается у больных с отягощенным соматическим анамнезом, приводя к декомпенсации состояния, нередко становясь непосредственной причиной гибели пациента.

Чем опасна пневмония после инсульта?
Пневмония после инсульта – довольно частое и весьма опасное явление, которое возникает в 50% случаев нарушения кровообращения головного мозга. Именно это заболевание в 15% случаев становится причиной летального исхода у пациента, перенесшего инсульт.
Советы
СОВЕТ №1
Регулярно проводите профилактические осмотры у врача, особенно если у вас есть предрасположенность к инсультам или заболеваниям дыхательной системы. Это поможет выявить возможные проблемы на ранних стадиях и предотвратить развитие застойной пневмонии.
СОВЕТ №2
Обратите внимание на реабилитацию после инсульта. Физическая активность и дыхательные упражнения могут значительно снизить риск развития застойной пневмонии. Консультируйтесь с физиотерапевтом для составления индивидуальной программы восстановления.
СОВЕТ №3
Следите за положением пациента в постели. Правильное положение может помочь предотвратить застойные явления в легких. Используйте подушки для поддержания головы и верхней части тела, чтобы улучшить вентиляцию легких.
СОВЕТ №4
Обеспечьте достаточное увлажнение воздуха в помещении, где находится пациент. Сухой воздух может усугубить состояние дыхательных путей и способствовать развитию инфекций. Используйте увлажнители или просто ставьте емкости с водой рядом с источниками тепла.