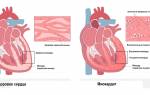
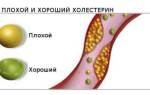
Атеросклеротический кардиосклероз проявляется симптомами сердечной недостаточности, приступами стенокардии и прогрессирующей ишемической болезнью сердца (ИБС). Это происходит из-за того, что в сердечной мышце – миокарде – происходит замещение функционирующих клеток соединительной тканью, которая, в свою очередь, образуется из-за поражения коронарных артерий. На их стенках скапливаются жиры (в частности, холестерин), образуя бляшки и уменьшая эластичность сосудистых стенок – это и называется атеросклерозом.
Что такое атеросклеротический кардиосклероз?
Под термином «кардиосклероз» понимается последующее поражение сердечной мышцы. Атеросклеротический кардиосклероз считается одним из последствий ИБС, т.е. это вторичное поражение органа, вызванное уменьшением тока крови в результате появления атеросклеротических бляшек. Чаще всего это заболевание поражает мужчин старшего возраста в связи с большим контактом этой социальной группы с вредными факторами различного рода.
Говоря простым языком, склероз – это рубец. Мы наблюдаем образование рубцов как обыденное явление на поверхности кожи – рубцовая ткань образуется в ответ на любое нарушение целостности кожного покрова. Однако что происходит при этом в сердце?
Различают 3 вида причин возникновения атеросклеротического кардиосклероза:
- Постинфарктный. Появляется после острого инфаркта миокарда и считается положительным исходом болезни, т.к. для пациента большую опасность представляет «открытый» участок омертвевшей в результате инфаркта ткани;
- Ишемический. Развивается медленно и обширно поражает всю сердечную мышцу по причине недостатка кровообращения (снижения тока крови);
- Смешанный. Сочетает в себе механизмы двух предыдущих и наблюдается у пожилых людей, уже перенесших инфаркт миокарда.
Развитие рубцовой ткани начинается с ишемии (недостаточного кровообращения). Из-за нарушения газового обмена волокна сердечной мышцы сначала начинают сокращаться интенсивнее, чтобы компенсировать слабеющий кровоток. Затем мышца начинает испытывать дефицит кислорода и питательных веществ, доставляемых кровью. Ее ритм нарушается, обмен веществ становится нестабильным, и в результате ткань сердечной мышцы заменяется рубцовой, тем самым искусственно сокращая потребление кислорода.
Несмотря на то, что образование рубцовой ткани является, по сути, приспособительным процессом к изменившимся условиям в организме, это все же патологическое состояние, выделяемое в отдельную болезнь.
Кардиосклероз неизбежно влечет за собой нарушение работы сердечной мышцы, и, как следствие, нарушение кровообращения и последующее ухудшение состояния всего организма, которое может закончиться смертью пациента.
https://youtube.com/watch?v=UA_eg6g_vMM
Врачи отмечают, что атеросклеротический кардиосклероз является серьезным заболеванием, возникающим в результате прогрессирующего атеросклероза коронарных артерий. Патогенез этого состояния включает в себя накопление липидов и воспалительных клеток в стенках сосудов, что приводит к образованию атеросклеротических бляшек и, в конечном итоге, к ишемии миокарда. Клинические проявления могут варьироваться от бессимптомного течения до выраженных симптомов, таких как стенокардия, одышка и сердечная недостаточность. Врачи подчеркивают важность ранней диагностики и комплексного подхода к терапии, который включает как медикаментозное лечение, так и изменение образа жизни. Применение статинов, антиагрегантов и других препаратов позволяет замедлить прогрессирование заболевания и улучшить качество жизни пациентов. Регулярное наблюдение и контроль факторов риска играют ключевую роль в профилактике осложнений.
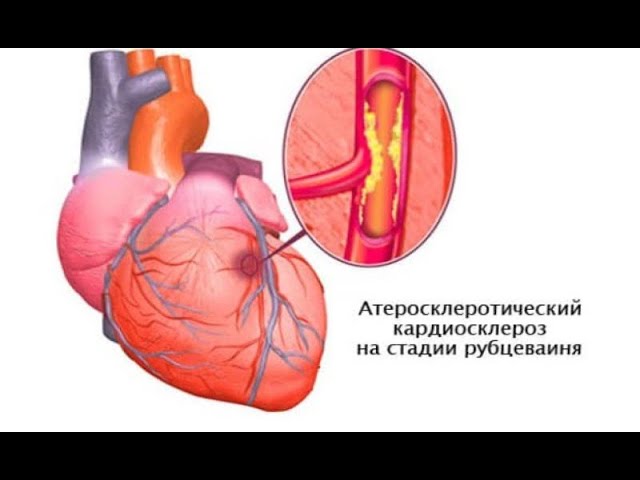
Симптомы и диагностика недуга
Атеросклеротический кардиосклероз, являясь продолжением ИБС, практически не имеет собственных симптомов. Субъективные ощущения пациента фактически не отличаются от других случаев ишемической болезни, и поэтому основным диагностическим инструментом врача является аппаратура. Тем не менее, наиболее типичные жалобы при кардиосклерозе следующие:
одышка (на ранних стадиях – при физической нагрузке, затем – в покое);
- сильная утомляемость при незначительных нагрузках;
- боль в области груди, иррадиирущая в область левого плеча и руки;
- отеки стоп, голеней, иногда – рук (особенно во второй половине дня);
- различные нарушения ритма сердца;
- головные боли, шум в ушах, проблемы с вниманием.
Также симптомами могут являться ухудшение памяти, перемежающаяся хромота, увеличение размеров печени, приступы удушья (сердечная астма). При тяжелом течении болезни также могут развиваться плеврит и асцит. Поначалу проявляются 1-2 симптома (чаще всего одышка и отеки), которые проявляют себя нерегулярно. Затем характер симптомов становится регулярным, пока, наконец, не приобретает постоянный характер.
Все эти проявления указывают на недостаток кровообращения и плохую жидкостную циркуляцию в организме. Однако эти проявления не являются специфическими и также могут возникать при других болезнях не кардиологической природы (например, при астме).
Гораздо более объективные результаты дает аппаратная диагностика, и самый простой ее вариант – снятие показателей ЭКГ. Обычно ЭКГ делают при вызове скорой помощи, при прохождении профосмотров, а также (при наличии жалоб) в кабинете кардиолога. Важно сохранять все результаты диагностики (чаще всего их дают на руки), чтобы при возникновении симптомов врач мог оценить динамику проявлений заболевания в хронологической последовательности.
Основными показателями патологии на ЭКГ служат:
единичные экстрасистолы (признаки нарушения ритма);
- блокады ножек пучка Гиса и атриовентрикулярная блокада (признаки нарушения проводимости);
- появление зубцов в отдельных отведениях, которых ранее не наблюдалось у данного пациента.
О недостатке кровообращения можно судить по показателям УЗИ сердца и брюшной полости. При ИБС наблюдается увеличение печени, поток крови будет слабее, чем у здорового пациента. При обследовании сердца наблюдаются ослабленные сокращения мышцы и общее нарушение динамики кровообращения.
Кроме того, для диагностики используются эхокардиография и велоэргометрия – методы функциональной диагностики, позволяющие с высокой точностью получать сведения о состоянии сердца в ситуации покоя и физической нагрузки. Это позволяет выявить степень дисфункции и более качественно планировать стратегию лечения, опираясь на текущее состояние пациента.
Необходимо и проведение биохимического анализа крови. Анализ венозной крови позволяет определить количество жиров (в том числе холестерина) в крови, что позволяет сделать вывод о наличии холестериновых бляшек или потенциальном риске их образования.
Атеросклеротический кардиосклероз — это серьезное заболевание, которое вызывает множество обсуждений среди специалистов и пациентов. Люди отмечают, что патогенез этого состояния связан с накоплением холестерина и образованием атеросклеротических бляшек в коронарных артериях, что приводит к нарушению кровоснабжения сердца. Клинические проявления могут варьироваться от бессимптомного течения до выраженных симптомов, таких как стенокардия, одышка и сердечная недостаточность. Многие пациенты подчеркивают важность ранней диагностики и регулярного мониторинга состояния. Терапия включает как медикаментозное лечение, так и изменения в образе жизни, такие как диета и физическая активность. Люди делятся опытом, как правильное питание и отказ от вредных привычек помогают улучшить качество жизни и замедлить прогрессирование заболевания.
Лечение и прогноз заболевания
Чтобы вылечить атеросклеротический кардиосклероз, необходимо в первую очередь восстановить кровообращение. Для этого используются препараты для расширения коронарных сосудов (Нитроглицерин, Атенолол) и комплексы питательных веществ для улучшения работы миокарда (Аскорутин, Аспаркам, Витрум Кардио). Помимо этого, медикаментозное лечение ставит перед собой задачу снизить количество холестерина в крови. Для этого используют препараты статиновой группы (Аторвастатин-Тева, Торвал), никотиновая кислота (Ниацинамид, Никонацид) и блокаторы жирных кислот (Ранекса, Милдронат).
В режим дня пациента вводятся умеренные физические нагрузки (в частности, прогулки на свежем воздухе), которые увеличиваются по мере выздоровления. Это необходимо для нормализации кровообращения. Также пациенту придется отказаться от жирной, соленой пищи, курения и кофе (никотин и кофеин являются психостимуляторами, которые негативно сказываются на работе сердца).
Прогноз пациента зависит от обширности поражения и выявленных нарушений ритма и проводимости.
При обнаружении болезни на ранних стадиях прогноз благоприятный, пациент после курса лечения и реабилитации (при условии соблюдения правил здорового образа жизни) может прожить еще длительное время с полным сохранением трудоспособности.
К сожалению, нередко атеросклероз коронарных сосудов и кардиосклероз указываются как причина смерти. Это происходит при гиподиагностике заболевания (например, если симптомом являлась одышка и по врачебной ошибке пациента лечили от астмы), а также если пациент отказывается от лечения или вовсе не обращается за медицинской помощью. При наличии усугубляющих факторов (курение, алкоголизм, стресс) течение болезни может быть весьма стремительным.

Профилактикой атеросклеротического кардиосклероза является активный образ жизни, правильное питание, избегание употребления алкоголя и психоактивных веществ, отказ от курения. Двигательная активность имеет ключевое значение в профилактике сердечно-сосудистых заболеваний, в особенности у пациентов с отягощенным анамнезом. Малоподвижный образ жизни способствует застою кровообращения и образованию рубцовой ткани на сердечной мышце.

Вопрос-ответ
Каков патогенез кардиосклероза?
Патогенез кардиосклероза. Кардиосклероз развивается при замещении миокарда соединительной тканью. Эта ткань содержит фибробласты, которые появляются в тканях в ответ на повреждение. При поражении сердца растёт окислительный стресс, из-за чего накапливаются продукты окисления.
Что такое атеросклеротический кардиосклероз?
Атеросклеротический кардиосклероз – замещение нормальных структур эндотелия сосудов сердца соединительнотканными волокнами на фоне воспалительного процесса и отложения холестериновых бляшек, вызванных первичным развитием атеросклероза. Чаще патология характерна для мужчин.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, включая анализы на уровень холестерина и другие факторы риска сердечно-сосудистых заболеваний. Это поможет выявить проблемы на ранней стадии и начать необходимую терапию.
СОВЕТ №2
Соблюдайте здоровый образ жизни: придерживайтесь сбалансированной диеты, богатой овощами, фруктами и цельнозерновыми продуктами, а также регулярно занимайтесь физической активностью. Это поможет снизить уровень холестерина и улучшить общее состояние сердечно-сосудистой системы.
СОВЕТ №3
Обратите внимание на управление стрессом. Хронический стресс может негативно влиять на здоровье сердца, поэтому практикуйте методы релаксации, такие как медитация, йога или простые дыхательные упражнения.
СОВЕТ №4
Не игнорируйте симптомы, такие как одышка, боли в груди или усталость. При появлении этих признаков немедленно обращайтесь к врачу для проведения диагностики и назначения соответствующего лечения.
 одышка (на ранних стадиях – при физической нагрузке, затем – в покое);
одышка (на ранних стадиях – при физической нагрузке, затем – в покое); единичные экстрасистолы (признаки нарушения ритма);
единичные экстрасистолы (признаки нарушения ритма);